
По словам главного уролога Новосибирской области, зав. кафедрой урологии НГМУ, д.м.н., Заслуженного врача России Игоря Феофилова, доброкачественная гиперплазия предстательной железы (или аденома простаты) – это удел всех мужчин. Порталу Sibmeda эксперт рассказал, как можно вовремя диагностировать это заболевание и с помощью каких технологий сегодня можно помочь пациентам.

– Игорь Викторович, что представляет собой аденома простаты?
– Сейчас это заболевание в урологическом сообществе принято называть «доброкачественная гиперплазия предстательной железы». Раньше называли «аденома», но и сейчас периодически этот термин используется, особенно, пациентами.
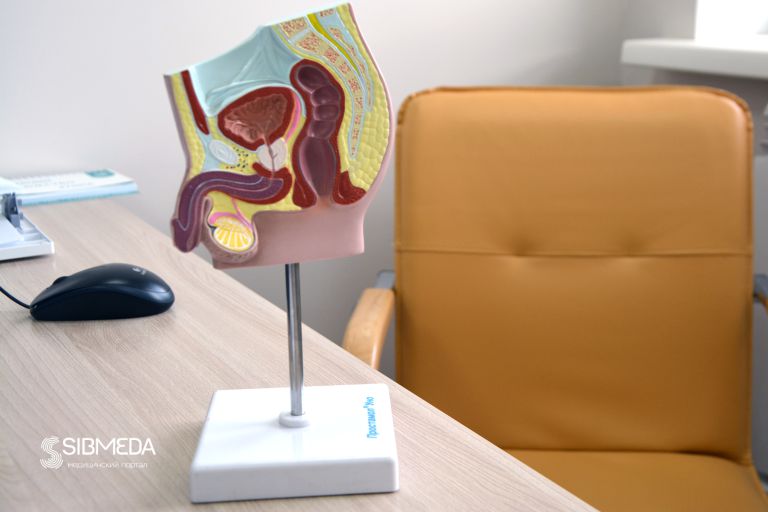
Что это за заболевание? Это доброкачественное образование предстательной железы, которое само по себе, как структура, не опасно. Оно опасно последствиями. Предстательная железа начинается увеличиваться в размерах и постепенно сужает просвет мочеиспускательного канала, тем самым вызывая нарушения мочеиспускания. Прежде всего, это проявляется ослаблением струи мочи, ухудшением напора, а также частым ночным мочеиспусканием.
Когда количество ночных мочеиспусканий увеличивается до пяти-семи раз, то, помимо прочего, это ещё и психологическая нагрузка, человек просто не высыпается.
– Насколько распространено это заболевание?
– К сожалению, это удел всех мужчин: природа так придумала, и всё. Ещё в конце 80-х годов прошлого столетия были проведены исследования одним патологоанатомом, который делал секции мужчин, умерших от разных заболеваний. Он выявил, что после примерно 50-ти лет практически у всех мужчин встречается аденома. Только у одних она совсем маленькая и никак не проявляется, а у других более выраженная.
Если говорить о стационарном лечении, то примерно 30% пациентов урологического профиля – это пациенты с доброкачественной гиперплазией предстательной железы. А на первом месте – мочекаменная болезнь, доходит до 50%.
– Какие факторы влияют на развитие аденомы простаты?
– Конечно, существует практически прямая зависимость: чем старше возраст, тем аденома приобретает большее значение. Хотя встречаются мужчины, у которых и в 70 лет практически нет признаков, а иногда и у 50-летних уже большая аденома. Это зависит от индивидуальных особенностей.
– При каких симптомах мужчина должен насторожиться и посетить врача-уролога?
– Важно помнить, что не всегда размеры аденомы влияют на клинику. Бывает, что аденома небольших размеров, но она растёт в просвет мочевого пузыря, клиническое проявление более выраженное. А у некоторых пациентов она больших размеров, но растёт в просвет прямой кишки и фактически никаких расстройств мочеиспускания нет. Всё индивидуально, поэтому пациенты должны обследоваться.
Я считаю, что любой мужчина, достигший 40 лет, даже если его ничего не беспокоит, должен раз в год посещать уролога. При этом какие важны обследования? Это ПСА – простато-специфический антиген (маркёр рака предстательной железы), ультразвуковое исследование предстательной железы и мочевого пузыря с уровнем остаточной мочи, и это, конечно же, ректальный осмотр врача-уролога.
Также в плане диагностики важное значение сейчас приобретает заполнение пациентом международного опросника IPSS. Хотя это и субъективный метод, но он даёт важную информацию. Специалист может по этим данным представить не только состояние пациента в настоящее время, но и определить прогноз, а это самое главное.
– Как развивается заболевание без своевременного лечения и к каким последствиям может привести?
– Допустим, у пациента есть расстройство мочеиспускания, он ночью встаёт мочиться, струя тонкая – к чему это приводит? Когда аденома увеличивается и перекрывает просвет мочеиспускательного канала, в мочевом пузыре начинает оставаться остаточная моча, то есть наступает хроническая задержка мочи. Иногда может наступать острая задержка мочи – так у нас в урологии называется состояние, когда пациент хочет помочиться, но не может. Пузырь полный, переполненный даже, а пациент не может помочиться. Это одно из первых осложнений, которое может наступить.
Спровоцировать острую задержку мочи при доброкачественной гиперплазии предстательной железы может алкоголь, перегревание, переохлаждение и даже физическое переутомление. Конечно же, в этом случае возникает неотложное состояние, и скорая помощь увозит пациента в стационар.
– А если у пациента вовремя диагностирована аденома, то как ему можно помочь не допустить этого и других осложнений? Какие есть тактики лечения?
– Допустим, пациент обратился, его обследовали, поставили диагноз, и здесь возникает два пути, как его лечить: консервативная терапия и оперативное лечение.
В последние десятилетия появились достаточно хорошие препараты, поэтому консервативная терапия сегодня успешно применяется. Существует множество групп препаратов, но две основных я выделю. К первой относятся альфа-адреноблокаторы – препараты, которые стимулируют сократительную способность мочевого пузыря. Он хорошо сокращается, выталкивает мочу, у пациента ночное мочеиспускание исчезает или сокращается с пяти-шести до одного, что в результате улучшает качество жизни.
Вторая группа препаратов – ингибиторы 5-альфа-редуктазы. Это препараты, которые воздействуют на саму предстательную железу и приводят к уменьшению аденоматозных узлов, за счёт чего просвет восстанавливается.
– Какие возможности для оперативного лечения сегодня есть?
– Если говорить об оперативном лечении, то «золотым стандартом» при доброкачественной гиперплазии предстательной железы является ТУР – трансуретральная резекция предстательной железы и различные её вариации (вапоризация и так далее). Но она имеет некоторые ограничения по объёму предстательной железы. Если в норме предстательная железа до 30 мл, то таким ограничением считается 80 мл. В клиниках, где эта операция поставлена на поток, её выполняют даже при более значительных объёмах. Но это не во всех клиниках возможно, поскольку чревато уже более серьёзными возможными осложнениями.
Поэтому сейчас новые уже пошли направления – это так называемая транс-уретральная энуклеация. Она может выполняться с помощью примерно такого же резектоскопа, как при ТУР, но там идёт не последовательное срезание аденоматозных узлов, а их вылущивание – это так называемый ТУЭП. И вторая разновидность, которая сейчас широкое применение получила – это трансуретральная лазерная энуклеация предстательной железы. И основным показанием к ней как раз является большой объём – 100-120 мл.
Я уже не говорю о различных вариациях этих операций. В России пока ещё неширокое применение получила методика лапароскопической аденомэктомии. Она назначается по ещё более узким показаниям и напоминает традиционную открытую операцию, но выполняется через проколы.
Ещё имеется один нераспространённый метод – это селективная эмболизация предстательной железы. Одно из основных показаний к нему – это невозможность выполнить по каким-либо причинам операции, о которых говорилось ранее. В основном, это сопутствующие патологии, потому что риск анестезиологического пособия значительно превышает риск самой операции.
Селективная эмболизация предстательной железы делается под местной анестезией: пунктируют бедренную артерию, подводят специальные зонды в просвете сосудов предстательной железы и эмболизируют – выбрасывают эмболы. Это приводит к уменьшению объёмов предстательной железы, тем самым восстанавливается мочеиспускание, качество жизни пациентов повышается.
– В каких медучреждениях Новосибирска проводят такие операции?
– Первые операции по трансуретральной резекции в Новосибирске проводились в ГНОКБ, потом другие клиники подключились. Энуклеацию пока делают в Дорожной клинической больнице, у них есть аппарат, там же делают селективную эмболизацию предстательной железы.
В нашей клинике сейчас решается вопрос по приобретению отечественного тулиевого лазера, который не имеет аналогов. Надеюсь, что в следующем году мы его получим, обучим специалиста и будем выполнять энуклеацию наряду с резекцией.
– Какие факторы влияют на выбор методики операции?
– Выбор методики операции проводится индивидуально. Доброкачественная гиперплазия предстательной железы – это болезнь возрастных мужчин, поэтому мы должны много факторов учитывать. Иногда приходится просто эпицистостомию делать – выводить трубочку через живот, это когда уже человек не может самостоятельно мочиться. И пациенты с этой трубочкой постоянно ходят.
Есть даже исторические примеры. Например, Будённый 15 лет ходил с эпицистомой.
Хотя у меня есть пациенты, которые ходили с эпицистомой, поскольку им нельзя было выполнить радикальную операцию по восстановлению мочеиспускания, и хотели избавиться от этой трубочки. Лечение препаратами, о которых я говорил – а сейчас появился препарат, который в одной таблетке содержит сразу два компонента – приводило к тому, что пациенты начинали самостоятельно мочиться и в результате им убирали эпицистому.
– Как в целом выбирается тактика лечения, от каких факторов зависит?
– Допустим, выявили небольшую доброкачественную гиперплазию, жалоб ещё нет у пациента. Делаем контрольные обследования через год и видим, что железа практически не увеличилась, жалобы не появились. Не надо тогда и медикаментозную терапию применять.
А если мы видим, что у пациента вроде бы небольшой объём – 60, но она растёт быстро, симптоматика развивается стремительно. Какой смысл вести его консервативно – динамика-то отрицательная? Лучше выполнить операцию, пока нет вторичных осложнений.
Тактика лечения избирается индивидуально. Есть клинические рекомендации, которыми мы руководствуемся, но с каждым пациентом индивидуально решаем его проблему.
– Насколько прогноз для пациента зависит от раннего обращения? Много «запущенных» пациентов?
– Проблема позднего обращения есть, особенно, если пациент «из глубинки». Бывает, что поступают с хронической задержкой мочи, это приводит к застою мочи в верхних мочевых путях – может быть двусторонний гидронефроз. В результате функция почек начинает страдать, камни мочевого пузыря, хроническая почечная недостаточность и ещё множество разных проблем.
Поэтому нужно все вопросы своевременно решать с врачом. К тому же, если по доброкачественной гиперплазии заболеваемость сохраняется примерно на одном уровне, то по раку предстательной железы идёт значительное увеличение заболеваемости. И рак предстательной железы – это сейчас не приговор, достаточно хорошо лечится. Только всё нужно делать своевременно – чем раньше поставлен диагноз, тем легче с ним справиться.
– Есть ли какие-то меры профилактики развития аденомы?
– К сожалению, мы не можем профилактировать развитие этого заболевания. Главный фактор риска – это возраст.
– В последнее время обсуждается вопрос о необходимости создавать мужские консультации, по аналогии с женскими. Как считаете, нужна особая программа поддержки мужского здоровья?
– Мужское здоровье – это очень важно. Уже существуют пилотные проекты, например, в Алтайском крае. Меня тоже попросили поработать над этим вопросом, разработать программу в свете указов президента. Но пока это на стадии становления.
То, что такая программа нужна – это бесспорно. В какой форме – я пока не готов сказать. Нужны или нет мужские консультации? Дискутабельный вопрос. Но то, что этим надо заниматься – однозначно.
Ведь, к сожалению, помимо мужского здоровья, связанного с доброкачественной гиперплазией, раком предстательной железы, у нас же ещё серьёзные проблемы с мужским бесплодием. Растёт количество рождённых мальчиков с аномалиями мочеполовой системы, которые могут приводить к бесплодию.
Если рассматривать проблему в комплексе, то надо разрабатывать программу сохранения мужского здоровья от рождения и до глубокой старости. А мы пока не можем консенсус найти, чтобы детская урология влилась во взрослую с целью улучшить преемственность.
– А сейчас преемственности нет?
– В настоящее время детская урология – это субспециальность детской хирургии. Зачастую бывает так, что мальчику выполнили какие-то операции реконструктивно-пластические по поводу аномалий, а потом он теряется, приходит в возрасте, справок уже никаких нет. И врачи не могут понять, с чего начать. Мы здесь у себя пытаемся решить эту проблему, скооперироваться, чтобы была преемственность. Уверен, в конечном итоге урологическое сообщество придёт к консенсусу, и единую программу мужского здоровья выберут.
Лично мне кажется, что сейчас уже расширяется когорта пациентов, которые начинают задумываться о здоровье: проходят обследования, обращаются к врачам и с профилактической целью. Надо наших мужчин готовить сызмальства к тому, чтобы они бережно относились к своему здоровью.

