Эксперты в области пластической хирургии – Ольга Добрякова, д.м.н., профессор, пластический хирург, и Алексей Носов, пластический хирург – рассказали о тонкостях операций пластики живота или абдоминопластики. Для иллюстрации статьи использованы рисунки и схемы операций, выполненные Ольгой Добряковой.
Красивый живот: современные представления
Представления о красоте живота претерпевали изменения в разные времена и зависели не только от географии, но и от культурологических эталонов различных социальных групп.

Хотя анатомия скелета человека практически не изменилась с периода верхнего палеолита (40 000 лет тому назад), эстетические идеалы строения мягких тканей подверглись значительным трансформациям. Об изменении художественных канонов наглядно свидетельствуют произведения скульпторов разных веков.
Современные стандарты красоты живота включают ряд элементов. Во-первых, средняя линия должна иметь вид борозды в верхней части живота.
Во-вторых, латеральные границы прямых мышц живота должны визуализироваться в виде валиков. При этом, начинаясь от края рёберной дуги, идя вниз и соединяясь ниже пупка, образуется линия в форме лиры. Далее, нижняя часть живота под пупком не должна быть плоской, а слегка выступающей. По средне-подмышечной линии талия составляет 7 – 10 см и расположена между нижним краем рёберной дуги и гребнем подвздошной кости.
Форма и рельеф живота обусловлены взаимодействием всех составляющих его структур – костей, мышц, апоневроза, подкожно-жировой клетчатки. Поэтому перед современным эстетическим хирургом стоит задача выполнить абдоминопластику таким образом, чтобы добиться максимального косметического результата: удалить избытки кожи и жира, устранить дефекты апоневроза передней брюшной стенки и по возможности сформировать подобие талии.

Классификация косметических дефектов передней брюшной стенки
Существует несколько классификаций дефектов передней брюшной стенки. Ниже мы приводим две из них. Так, например А.А. Адамян с соавторами (1999) предлагает выделить пять групп пациентов с дефектами брюшной стенки:
1. Больные с рубцовой деформацией передней брюшной стенки;
2. Больные с дряблостью кожи передней брюшной стенки за счёт дермальной дистрофии;
3. Больные с дряблостью и птозом передней брюшной стенки;
4. Больные с выраженным птозом передней брюшной стенки и диастазом прямых мышц живота;
5. Больные с сочетанными деформациями контуров передней брюшной стенки: кожно-жировой «фартук» передней брюшной стенки в сочетании с вентральными грыжами, растяжение кожи передней брюшной стенки с выраженными стриями, рубцовой деформацией, диастазом прямых мышц живота.
J.M. Psillakis с соавторами выделяет шесть категорий пациентов с косметическими дефектами живота.
Первая категория включает молодых нерожавших женщин с нормальным тонусом кожи и мышц, но с избытками подкожного жира, более выраженными в области ниже пупка.
Второй тип пациентов – это люди с избытком кожи в нижней части живота, не имеющие растяжения мышечно-апоневротического слоя. В ряде случаев эти пациенты имеют избытки жира в инфраумбиликальной области.
Третья группа пациентов подобна второй с той лишь разницей, что у этих больных имеется растяжение мышечно-апоневротического слоя в гипогастрии.
Пациенты четвёртой группы имеют небольшие избытки кожи, различные аномалии жировой ткани, растяжение мышечно-апоневротического слоя от мечевидного отростка до лобка.
Пятая группа – это пациенты со значительными избытками кожи, различными дефектами подкожно-жирового слоя и диастазом мышц передней брюшной стенки.
К шестой группе пациентов авторы причисляют больных со значительными избытками кожи только или преимущественно в супраумбликальной области.
Деление косметических дефектов передней брюшной стенки на группы имеет значение для выбора хирургической стратегии лечения этой патологии.
Реперные точки гармоничного живота
Существуют пропорции живота. Так, лобок должен по форме быть подобным равнобедренному треугольнику вершиной вниз с боковой стороной от 7 до 12 см.
Расстояние от пупка до лобка должно быть на 10% меньше, чем от мечевидного отростка до пупка. Пупок должен находиться несколько выше линии, соединяющей гребни подвздошных костей.
Пупок не должен быть менее чем в 10 см от лобка и никогда не выше 13 см от верхнего края лобка. Диаметр пупка должен быть около 2 см.
«Идеальный» нижний край разреза при абдоминопластике располагается в 5 см от начала половой щели.
Оперативные доступы при абдоминопластике
J. Joseph в 1931 году описал известные ему доступы при абдоминопластике.
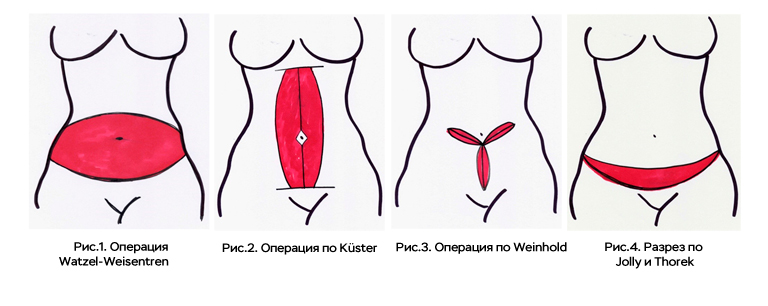
Операция Watzel-Weisentren заключалась в иссечении кожно-подкожного жирового лоскута вместе с пупком. Нижний край лоскута располагался над лобком, верхний – выше пупка. Удаляемый фрагмент кожи и подкожного жира имел миндалевидную форму, и латерально простирался на боковую поверхность туловища (рис.1).
Операция по Küster представляет собой вертикальное иссечение кожи и подкожного жира с сохранением пупка (рис.2).
Weinhold иссекал кожу в виде трилистника (рис.3).
Jolly, Thorek удаляли ткани в гипогастрии, используя горизонтальный доступ без перемещения пупка (рис.4).
Абдоминопластика по косметическим показаниям начала выполняться в конце 19 века. В 1899 году Kelly произвёл иссечение блока подкожно-жировой клетчатки размерами 90х31 см и толщиной 7 см, массой 7450 грамм.
В конце 19, начале 20 века хирурги выполняли иссечение кожи и подкожного жира. Некоторые хирургические доступы того времени имеют историческое значение, другие взяты за основу современных разрезов при пластике живота.
Ф. Буриан (1967) отмечает, что в тот период времени использовали разрез по ходу надлобковой борозды, иногда иссекали веретенообразный лоскут над пупком или производили серповидные иссечения кожи над лобком. В некоторых случаях выполняли веретенообразное иссечение на уровне пупка, сохраняя последний.
При значительном избытке кожи и подкожно-жировой клетчатки выполняли Т-инвертированный доступ.
Во времена Ф. Буриана хирурги выполняли не только иссечение тканей, но и диссекцию кожно-жирового лоскута на большом протяжении.
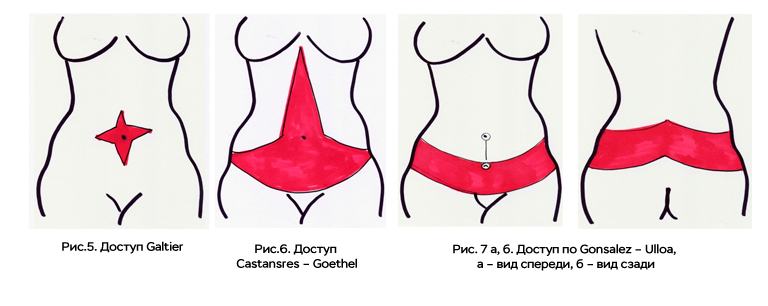
Среди доступов, имеющих, в основном историческое значение можно отметить такой, как крестообразный разрез по Galtier, представленный на рисунке 5.
Т-образный доступ по Castansres – Goethel используется ограниченно и в настоящее время у больных со значительными избытками кожи на передней брюшной стенке. Этот доступ представлен на рисунке 6.
Разрез по Gonsalez – Ulloa является циркулярным и устраняет избытки кожи и подкожного жира не только на животе, но и на спине. Рис. 7а, б.
При помощи доступов, подобных этому можно осуществить лифтинг живота, бёдер, ягодиц, спины. Такие операции носят название «боди-лифтинг» (лифтинг тела).
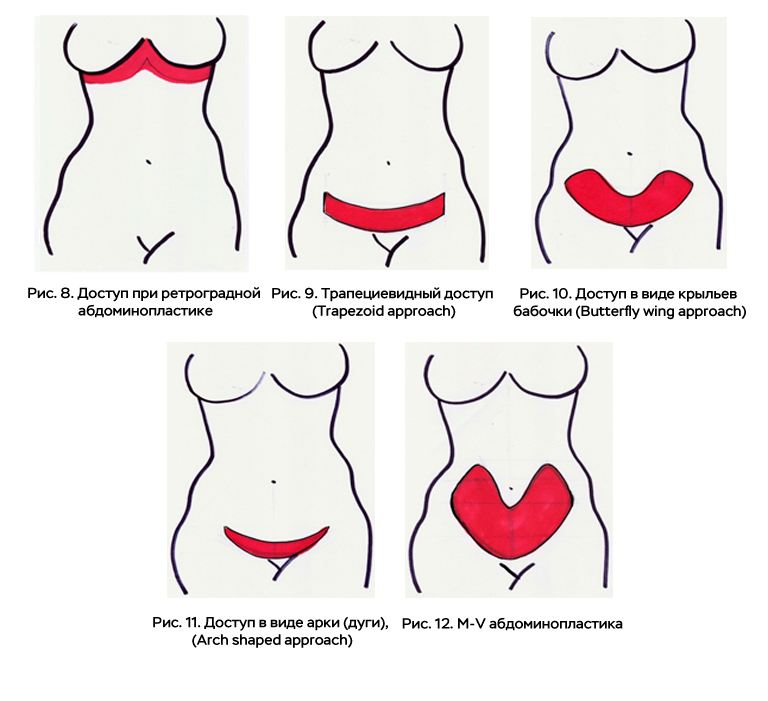
Существуют доступы в инфрамаммарных складках. При этом кожно-жировой лоскут натягивается вверх. Операция называется ретроградная абдоминопластика (рис.8). Такая абдоминопластика может быть применена, когда избытки кожи и подкожно-жировой клетчатки преимущественно локализованы выше пупка.
Наиболее косметичными являются доступы, рубцы от которых можно скрыть трусами. Существует несколько разновидностей таких доступов. На рисунке 9 представлен трапециевидный доступ (Trapezoid approach).
Рисунок 10 иллюстрирует доступ в виде крыльев бабочки (Butterfly wing approach).
На рисунке 11 изображён так называемый арочный доступ (Arch shaped approach).
На рисунке 12 показана схема доступа при M-V абдоминопластике. Верхний разрез выполняется в виде буквы «M», нижний в виде буквы «V». Когда мягкие ткани верхнего лоскута низводятся вниз, весь шов приобретает форму буквы «V».
Оперативные приёмы при абдоминопластике
Эстетическая абдоминопластика может включать в себя такие этапы, как иссечение кожи и подкожного жира, диссекция кожно-подкожножирового лоскута, перемещение пупка или формирование нового пупка, пластика мышечно-апоневротического слоя передней брюшной стенки, а также липосакция.
Иссечение кожи и подкожного жира единым блоком без отсепаровки лоскута и без переноса пупка использовалось в конце 19 – начале 20 века. «В 1959 Dufourmentel и Mouly описали технику низкой поперечной липэктомии с переносом пупка на новое место, а Mario Gonzalez Ulloa технику циркулярной липэктомии, адаптированную затем R. Vilain. В 1974 году Elbaz разработал способ миниабдоминопластики, за которым последовали новые разработки «абдоминального минилифтинга».
Липосакции начали активно использоваться в 80-х годах 20-го века и внесли коррективы в тактику хирургического лечения косметических дефектов живота.
Липосакция применяется как самостоятельный метод для удаления подкожного жира в тех случаях, когда нет выраженных избытков кожи и необходимости пластики мышечно-апоневротического слоя передней брюшной стенки. Наилучшие результаты жироотсасывания получают у пациентов с хорошим тургором кожи. Кроме того, после липосакции, особенно поверхностных слоёв подкожного жира, наблюдается эффект контракции кожи. Это свойство данной операции делает её более привлекательной, чем «классическая» абдоминопластика у ряда пациентов.
Липосакция используется также как один из этапов абдоминопластики. Однако при сочетании иссечения кожи и липосакции следует учитывать особенности кровоснабжения лоскута во избежание некроза кожи.
Иссечения кожи и подкожного жира могут быть различными. Так, например, при мини абдоминопластике иссекается небольшой участок кожи и подкожного жира миндалевидной формы над лобком. При, так называемой «классической абдоминопластике» удаляется участок кожи и жира, нижняя граница которого имеет форму дуги и располагается между проекциями передне-верхних остей подвздошных костей, а верхняя граница расположена над пупком.
При ретроградной абдоминопластике верхний разрез располагается в области инфрамаммарных складок и соединяется в области средней линии туловища. При данном виде абдоминопластики деэпителизированный лоскут верхней части живота помещается ретромаммарно.
При Т – инвертированном доступе иссекается кожа и подкожно-жировая клетчатка как вертикально, так и горизонтально. При вертикальных доступах иссекается кожа и подкожный жир по средней линии живота.
Диссекция тканей может отличаться по распространённости и осуществляется в разных слоях.
«Классическая» диссекция выполняется в слое между подкожно-жировой клетчаткой и апоневрозом передней брюшной стенки. При «традиционной» абдоминопластике границы отсепаровки распространяются от уровня нижнего горизонтального разреза над лобком до рёберной дуги. Расширенная диссекция способна захватить боковые поверхности туловища и простираться до субмаммарных складок. Диссекция при миниабдоминопластике может быть небольшой и порой не доходит до уровня пупка.
Привычный для многих поколений хирургов слой диссекции кожно-подкожного лоскута в последнее время не является общепринятым. Так, например, В.И. Корепанов (1996) сообщает о новой технике абдоминальной пластики, предложенной Le Louarn. При выполнении этой операции в нижней части живота рассечение тканей производится до поверхностной фасции. В этом слое выполняется диссекция до уровня пупка, а затем автор углубляет уровень отсепаровки и производит отслойку над апоневрозом. В.И. Корепанов отмечает, что при этом меньше страдает артериальное кровоснабжение и венозное дренирование подкожных тканей.
В настоящее время популярна диссекция с помощью канюли для липосакции. При этом происходит истончение подкожно-жирового лоскута за счёт жироотсасывания и сохранение значительного количества перфорантных кровеносных сосудов.
Пластика пупка и околопупочной области
При абдоминопластике, сопряжённой с удалением значительных объёмов кожи и подкожного жира возникает необходимость перемещения пупка. При этом пупок не отделяется от апоневроза передней брюшной стенки. Воронка пупка вшивается в отверстие на верхнем кожно-жировом лоскуте, натягивающемся вниз.
Вшивать пупок можно несколькими способами. Культя пупка может иметь различную форму. Круг, овал с наибольшим горизонтальным диаметром, миндалевидная форма – используемые виды отсечения культи пупка. Существует методика, при которой нижний край воронки рассекается по радиусу до соска пупка, при этом в верхнем лоскуте вырезается соответствующее отверстие в виде круга с кожным клином в нижней части или в виде буквы «Λ». Данный метод обеспечивает максимальное подобие вшиваемого пупка естественному и предотвращает перипупочное рубцевание.
C. Le Lonarn и соавторы выполняют деэпителизацию реципиентного пупка в форме «сердца», затем производят вертикальное рассечение кожи, при этом воронка пупка имеет вид овала с наибольшим вертикальным диаметром. Вшивание пупка авторы начинают в точках соответствующим 3-м и 9-ти часам.
При деформации или отсутствии пупка может возникнуть необходимость в формировании нового пупка, что является непростой задачей, так как естественный пупок имеет сложную архитектонику. Кожа области пупка лишена подкожного жирового слоя и спаяна с рубцовой тканью, закрывающей пупочное кольцо. Предбрюшинная клетчатка также отсутствует и брюшина по окружности пупочного кольца спаяна с рубцом.
Пупочная фасция, описанная Рише (Richet) является частью fascia endoabdominalis. В одних случаях – это более или менее мощная пластина с поперечно идущими волокнами, вплетающимися в заднюю пластинку влагалища прямых мышц, в других – выражена очень слабо. Брюшина находится кзади от фасции. В наружном пупке различают: периферический кожный венчик, который указывает место, где оканчивается жировой слой (чем этот слой толще, тем пупок более глубокий); пупочную борозду, которая на дне пупочной ямки окружает так называемый сосок (она соответствует прикреплению кожи и поверхностной фасции к окружности пупочного кольца); сосок – кожную культю, выступающую вперёд и соответствующую рубцу на месте отпадения пупочного канатика.
Для неоумбиликопластики предлагается ряд методик. Цель всех способов – сформировать усечённый конус и фиксировать его вершину к апоневрозу передней брюшной стенки. Кожа в области нового пупка освобождается от подкожного жира.
Для формирования кожной воронки предлагаются различные местнопластические операции. Так, например, Ф. Буриан (1967) описывает два способа восстановления пупка.
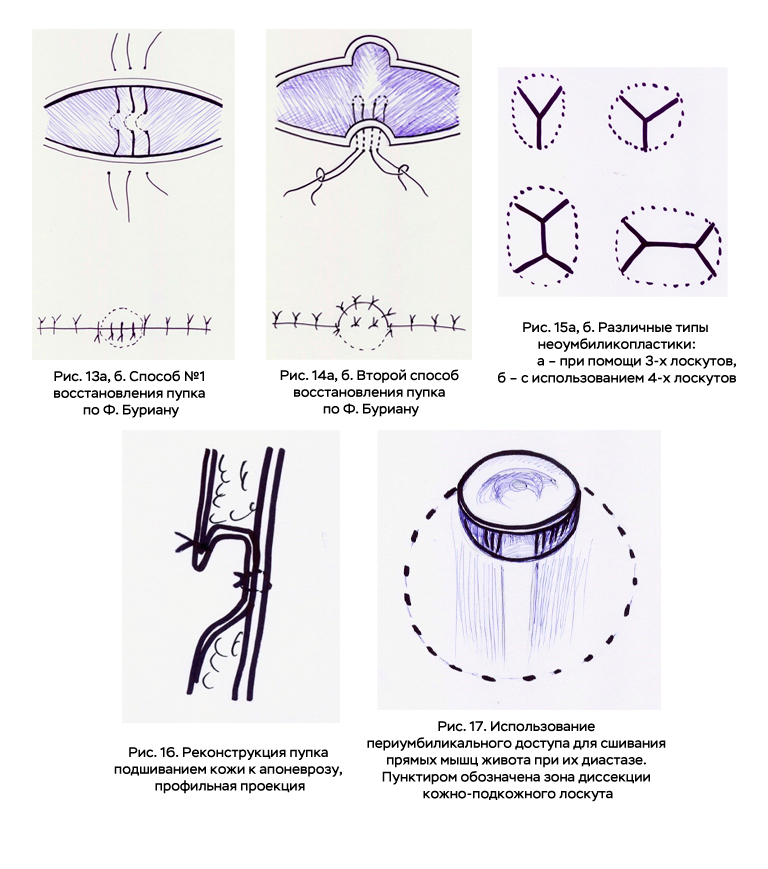
Первый способ заключается в нижеследующем. По краям раны с обеих сторон очерчивают полукружный участок с таким расчётом, чтобы общий диаметр круга составит 1,5 см. Затем с этих участков кожи удаляют подкожный жир. При сшивании краёв раны в этих местах по средней линии захватывают апоневроз. В результате этого, очерченная в виде круга кожа втягивается внутрь (Рис. 13а, б). Вокруг образовавшегося углубления на 10 дней накладывают подкожный кисетный шов.
Другой способ операции по Ф. Буриану отличается от первого тем, что с одной стороны раны оставляют кружок кожи, с которой удаляют жир. Затем её подшивают при помощи матрацных швов к апоневрозу. На другом краю раны выкраивают соответствующую выемку. Окружающие участки стягивают кисетным швом (рис. 14а, б).
F. Otteni (2006) описывает несколько способов неоумбиликопластики. Разрезы кожи при этом выполняются в пределах пупка и образуют три или четыре лоскута (рис. 15а, б).
Жир в области нового пупка удаляется, и кожа подшивается к апоневрозу передней брюшной стенки. В верхней части пупка формируют кожную складку (рис. 16).
В тех случаях, когда перемещение пупка не производится, околопупочный доступ может быть использован для сшивания прямых мышц живота при их диастазе (рис. 17).
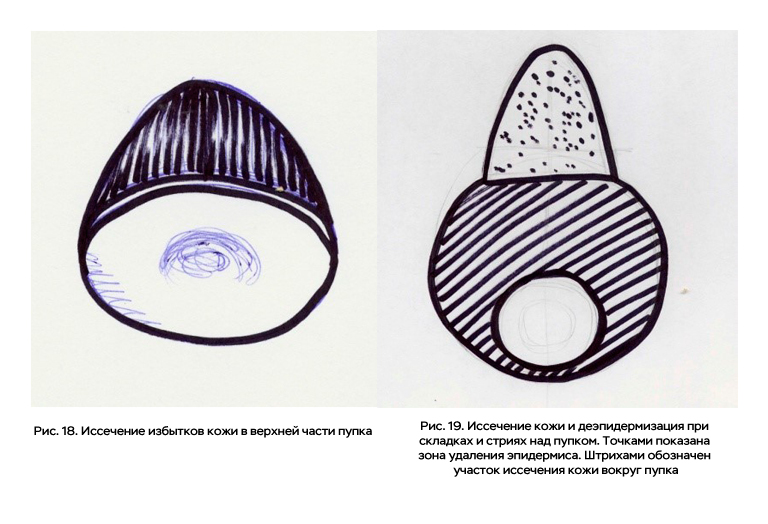
При абдоминопластике, сопровождающейся тракцией кожно-подкожного лоскута вниз над пупком могут образовываться избытки кожи. H. F. Hönig предлагает выполнять серповидное иссечение избытков кожи по верхней полуокружности пупочной воронки. Ширина иссекаемого участка кожи составляет около 1 см (рис. 18).
При наличии супраумбиликальных складок и стрий предлагается иссечение кожи и диэпидермизация (рис. 19).
Различные направления тракции (натяжения) кожно-подкожножирового лоскута при абдоминопластике
При горизонтальном доступе в нижней части живота тракция лоскута выполняется вниз (рис. 20).
При так называемой напряжённо-боковой абдоминопластике тракция лоскута осуществляется преимущественно в латеральном направлении (рис. 21).
Ретроградная абдоминопластика сопровождается натягиванием лоскута вверх (рис. 22).
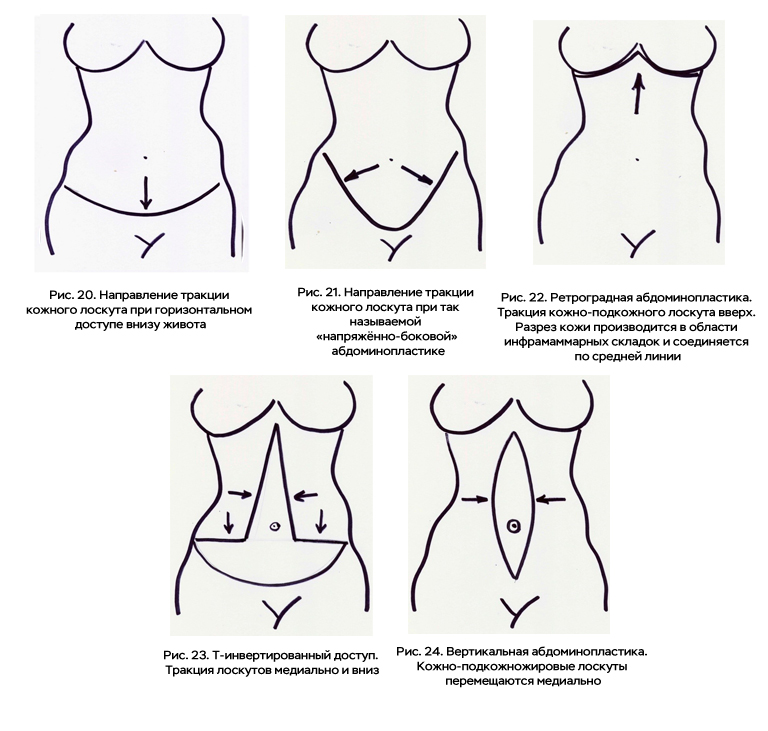
Т-инвертированный доступ сопряжён с перемещением кожно-жировых лоскутов, как в медиальных направлениях, так и вниз (рис. 23).
При вертикальных доступах кожно-подкожножировые лоскуты перемещаются в медиальном направлении (рис. 24).
При проведении околопупочных разрезов тракция лоскута осуществляется по направлению к пупку.
Виды липэктомии
При абдоминопластике подкожножировая клетчатка может удаляться единым блоком вместе с кожей (дермолипэктомия). В ряде случаев подкожный жир удаляется путём липосакции, а затем иссекаются избытки кожи. Преимущество второго способа – это сохранение перфорантных сосудов, питающих кожный лоскут. Используется также сочетание этих способов.
Способы пластики мышечно-апоневротического слоя передней брюшной стенки при абдоминопластике
Мышечно-апоневротический слой передней брюшной стенки может иметь различные врождённые и приобретённые дефекты. Многочисленные виды грыж, диастаз мышц, истончение, растяжение мышц, разволокнение апоневроза, инволюция всех слоёв передней брюшной стенки, а также последствия разнообразных повреждений и аномалий развития требуют коррекции в ходе проведения косметической абдоминопластики.
У пациентов с косметическими дефектами передней брюшной стенки могут встречаться все виды грыж живота.
По способу образования грыжи разделяются на врождённые и приобретённые, по месту выхода разделяются на: 1 – паховые, 2 – бедренные, 3 – пупочные, 4 – грыжи белой линии и сухожильных перемычек прямых мышц живота, 5 – поясничные, 6 – запирательные, 7 – седалищные и 8 – промежностные. Кроме того, различают грыжи вправимые, невправимые, с явлением копростаза, с явлением воспаления, ущемлённые.
Для грыжесечения используют общехирургические методики. Чаще всего, наличие грыжи определяется в ходе предоперационного обследования. Однако, в ряде случаев, грыжа обнаруживается интраоперационно. Это наблюдается чаще у тучных пациентов, с большой толщиной подкожной жировой клетчатки. Наличие грыжи может представлять серьёзную опасность при проведении липосакции из-за возможности повреждения канюлей грыжевого мешка и его содержимого.
Пластика апоневроза передней брюшной стенки при грыжах выполняется как местными тканями, так и с применением различных трансплантатов (ауто- и алло- кожи) и сетчатых имплантатов (сетка из полипропилена, викрила, никелида титана и пр.). Подробно этим разделом занимается общая хирургия. Мы же рассмотрим лишь некоторые способы пластики мышечно-апоневротического слоя живота, являющиеся элементами эстетической абдоминопластики.
Пластика апоневроза передней брюшной стенки по средней линии
Эта операция представляет собой сближение прямых мышц живота путём сшивания передних листков их влагалищ. Показанием к пликации апоневроза в области прямых мышц является не только их диастаз, но и снижение тургора мышц. При дряблости передней брюшной стенки в профильной проекции живот выпячивается вперёд, образуется дуга между мечевидным отростком и лобком.
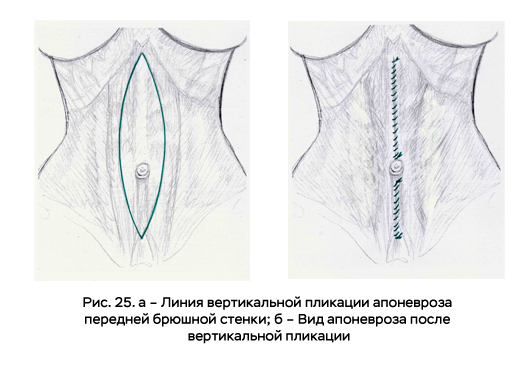
Целью пликации является уменьшение боковой проекции живота. Пликацию можно осуществлять непрерывными, отдельными узловыми, “П”-образными швами с использованием прочных нерассасывающихся нитей. Накладывается один или несколько рядов швов (рис. 25а, б).
Способ Шепельмана
Известен также способ Шепельмана при шаровидном выпячивании живота, описанный Н.А. Богоразом в 1949 году.
В тех случаях, где живот из-за недостаточного напряжения мышц брюшной стенки шаровидно выпячивается, хотя и без жирового передника, что встречается часто у худых женщин, Шепельман предлагает следующую методику.
Разрез проводится в виде эллипса, охватывающего весь живот – от мечевидного отростка до лобка. После удаления кожи вместе с жиром до апоневроза переднее влагалище прямой мышцы живота вскрывается на обеих сторонах продольным разрезом по всей длине, и оба лоскута отсепаровываются кнаружи. Средний участок сухожилий прямых мышц сшивается своими краями над белой линией, которая вправляется внутрь. Обе прямые мышцы соединяются швами над вправленной внутрь и сшитой белой линией, а наружные лоскуты апоневроза прямых мышц запахиваются один за другой и также сшиваются (рис. 26).
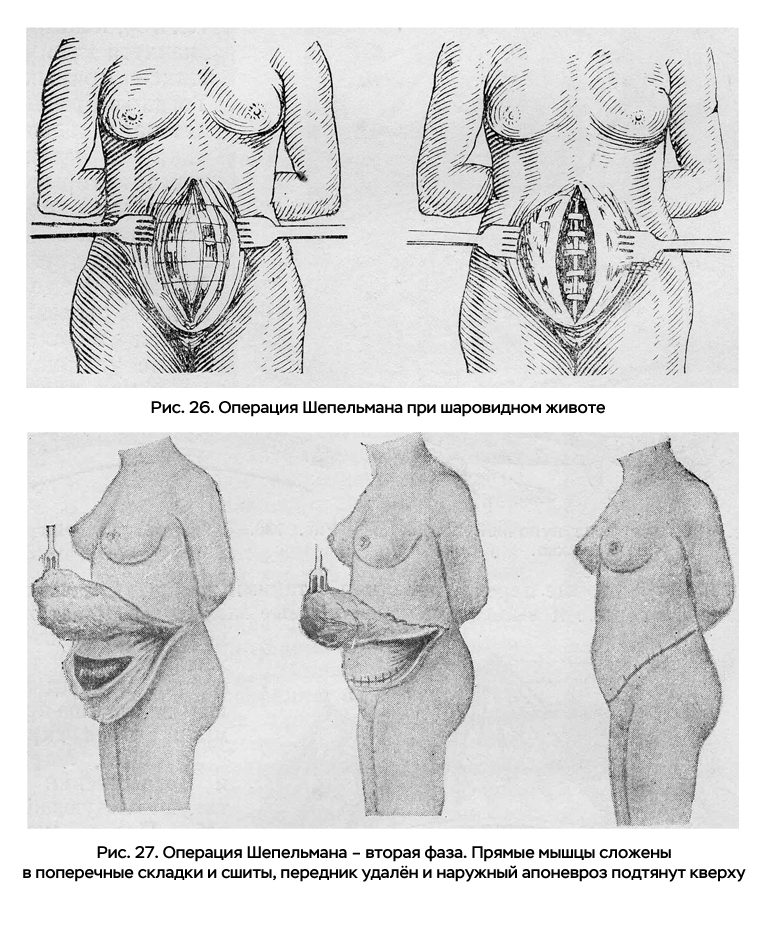
Этот же автор предложил методику оперирования при больших отвислых животах с жировым передником, которая состоит в следующем. После удаления передника апоневроз наружной косой мышцы разрезается дугообразно по всей ширине живота справа и слева. Этот апоневротический лоскут отсепаровывают частью тупым, частью острым путём от мускульного слоя далеко книзу и при подтягивании живота ложится на верхнюю часть апоневроза, как бы запахивается кверху, сшивается с его поверхностью и прикрепляется к этой поверхности рядом удерживающих швов. Прямые мышцы, ставшие слишком длинными, предварительно складываются в поперечную складку и фиксируются в таком виде швами (рис. 27).
Техника перемещения вперёд наружных косых мышц живота по J.M. Psillakis (1991)
Хирургическая диссекция наружных косых мышц важна для реставрации размера талии, который увеличивается во время беременности и для придания животу более естественной и натуральной формы.
Внутренние косые мышцы живота также могут быть использованы, но это не даёт существенного результата, так как они очень маленькие.
Для того, чтобы выделить наружные косые мышцы, выполняются небольшие разрезы по латеральному краю прямых мышц в нижней части живота и отыскивается пространство между апоневрозами наружных и внутренних косых мышц.
Осуществляя диссекцию тупым или острым путём, мы легко находим аваскулярное пространство между этими мышцами. Внутренний край апоневроза наружной косой мышцы отделяется от латерального края прямой мышцы. Наружная косая мышца вместе с её апоневрозом выделяется достаточно широко вверху до рёбер и внизу до лобка. Таким образом, получаем мышечно-апоневротические лоскуты, имеющие край в виде кривых, выпуклые стороны, которых направлены к средней линии. Рис. 28.
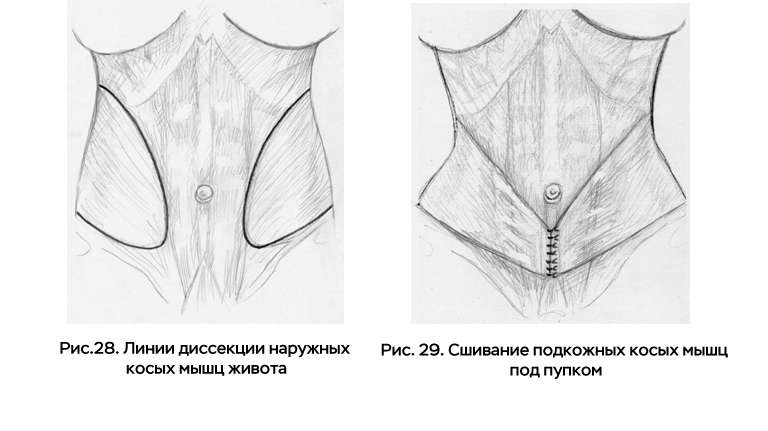
Латерально, диссекция наружной косой мышцы должна достигать передней аксиллярной линии, здесь эта мышца разветвляется на несколько ножек. Нужно быть осторожным, чтобы избежать их повреждения.
Отсепарованные лоскуты перемещаются медиально и сшиваются над апоневрозом передней брюшной стенки. Первые швы накладываются на уровне пупка с обеих сторон. Иногда наружные косые мышцы настолько перерастянуты, что при их перемещении медиально они выходят на противоположные стороны живота, в этих случаях они подшиваются симметрично с «захлёстом». После наложения ряда швов, наружные косые мышцы лежат более поверхностно, чем прямые мышцы. При этой операции существенно уменьшается объём талии (рис. 29).
Расширенная мобилизация наружной косой мышцы по Appiani (1991)
Отсепаровка наружной косой мышцы выполняется латерально до среднеаксиллярной линии на уровне нижних рёбер между 10-м и 11-м перфорантными ветвями интеркостальных нервов. Мышечные лоскуты отсепаровываются от внутренних косых мышц.
Внутренний лоскут сшивается с наружным при помощи фиксирующих швов по линии рёберной дуги. Второй ряд швов накладывается параллельно первому. Края наружного лоскута фиксируются непрерывными швами. Расположение швов может быть различным в зависимости от растянутости мышц и в большинстве случаев лоскуты накладываются и подшиваются к апоневрозу над прямыми мышцами живота.
Пластика мышечным лоскутом в виде ремня
При этом виде пластики выкраивается лоскут из наружной косой мышцы в виде ремня. Латерально лоскут отсепаровывается до среднеаксиллярной линии и содержит ветви 10-11 перфорантных и интеркостальных нервов.
Выкраивание лоскутов производится по ходу направления волокон наружных косых мышц.
Лоскут может содержать только наружную косую мышцу с её апоневрозом (способ Appiani) или также передний листок влагалища прямых мышц живота (способ Delfino-Appiani).
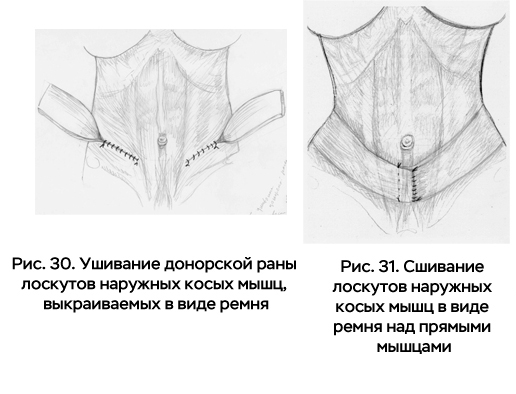
Мышечные лоскуты перемещают медиально и сшивают ниже пупка подобно ремню. Донорные участки мышц ушиваются. Операция может сопровождаться пликацией апоневроза передней брюшной стенки по средней линии (рис. 30, 31).
Существует также способ, при котором осуществляется широкая диссекция, от рёберной дуги до лобка наружных косых мышц вместе с частью переднего листка влагалища прямых мышц. Лоскуты сшиваются с захлёстом. Формируется дупликатура прямых и косых мышц. Эта методика производится в двух вариантах – с сохранением пупка на старом месте и с удалением пупка и последующей его реконструкцией.
Метод поперечной пликации апоневроза по А. Marques
После абдоминопластики нередко можно видеть выступающую вперёд область эпигастрия за счёт избытка кожи и жировой ткани. Это вынуждает расширять диссекцию до краёв и позади рёберной дуги, хотя и такое расширение не сопровождается радикальным эффектом.
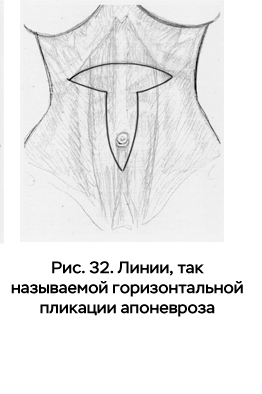 Для устранения этого недостатка А. Marques и соавторы предложили собственный метод. Авторы выполняют пликацию апоневроза в эпигастрии –горизонтально и по средней линии – вертикально. В результате линия швов на апоневрозе по форме соответствует букве «Т».
Для устранения этого недостатка А. Marques и соавторы предложили собственный метод. Авторы выполняют пликацию апоневроза в эпигастрии –горизонтально и по средней линии – вертикально. В результате линия швов на апоневрозе по форме соответствует букве «Т».
Пликацию начинают швом, который соединяет вместе точку пересечения вертикальной и поперечной линий и срединную точку верхнего края поперечного эллипса. Затем следующие швы накладывают между отмеченными линиями, пока вертикальная и горизонтальная пликации не будут закончены (рис. 32).
Авторы нашли, что поперечная пликация апоневроза смещает кожный лоскут книзу в среднем на 3 см. В результате пликация приводит к депрессии эпигастральной области по срединной линии.
Осложнения абдоминопластики
Так как абдоминопластика может выполняться в разном объёме – от удаления небольшой полоски кожи внизу живота, до иссечения массивов тканей весом в 10 кг и более, этапы операции могут включать в себя манипуляции разной степени травматичности (липосакция, пликация апоневроза, диссекция и перемещение мышц), то хирургические риски могут разниться в широких пределах в зависимости от вида операции.
Состояние здоровья пациента в целом и локальные особенности тканей также играют немалую роль в исходе абдоминопластики.
Общехирургические принципы отбора пациентов для плановых операций соблюдаются, но при этом, когда речь идёт о косметическом хирургическом вмешательстве, границы противопоказаний увеличиваются. Ведь нам нужно не только предотвратить хирургические осложнения, но и получить удовлетворительный косметический результат. Вопросы противопоказаний и рисков необходимо обсудить с пациентом до операции.
Среди осложнений можно выделить общехирургические, осложнения связанные с обезболиванием, косметические.
Наиболее частым осложнением после больших абдоминопластик являются серома, реже гематома. Встречаются жировые эмболии и тромбоэмболии.
Чрезвычайно неприятным осложнением являются некрозы кожи и подкожной клетчатки. В связи с популярными в последнее время, так называемыми комбинированными абдоминопластиками, при которых выполняется иссечение тканей и липосакция, возрастает угроза ишемии верхнего кожного лоскута.
К опасностям комбинированного вмешательства Illouz относит: увеличение количества сером, гематом, инфекций и некрозов лоскута; увеличение опасности тромбоэмболий и жировой эмболии. Важно, что увеличение интенсивности отдельных этапов не суммирует, а умножает риск осложнений.
Для выполнения таких сложных и травматичных операций, какими являются комбинированные абдоминопластики с липосакцией, необходим очень строгий отбор пациентов.
E. Dillerud, который выполнил более 300 комбинированных абдоминопластик и аспираций у практически здоровых пациентов, исключал больных с ожирением, диабетом, курящих, с выраженными сердечными и респираторными заболеваниями и с анамнезом тромбоэмболии.
К противопоказаниям Ohana относил умеренную и тяжёлую гипертензию, диабет, превышение индекса массы тела более 32 кг/м2. Курильщики должны были бросить курение, по крайней мере, за 2 недели до операции.
Краеугольным камнем успеха в подборе пациентов должен быть критерий: «оперировать только здоровых пациентов».
Среди косметических осложнений отмечают патологические рубцы (гипертрофические, атрофические, келоидные), неправильное положение пупка, асимметрию или слишком высокое расположение рубца, асимметрию живота, «собачьи уши» - избытки мягких тканей у латеральных краёв рубца, неровности рельефа кожи и подкожно-жировой клетчатки.
Заключение
Хотя абдоминопластика существует уже более 100 лет, эта операция претерпевает изменения. Новые технологии в хирургии, такие как эндоскопические методы, жироотсасывание, использование минидоступов находят сегодня применение в пластике живота. Как в эстетической хирургии вообще, так и конкретно в абдоминопластике особое внимание уделяется художественной анатомии. Детализация «идеального» расположения пупка и послеоперационного рубца приобретает важное значение в косметическом результате операции.
*Богораз Н.А. Восстановительная хирургия. Медгиз, 1948 – М. Т II, Часть 1. с. 137-142

